「痛みとは何か?」——痛みの正体と脳・神経との深い関係
2026.05.16
はじめに
ケガや炎症があれば痛いのは当然——そう思われる方も多いかもしれません。しかし実は、痛みのしくみはもっと奥深く、脳や神経系、そして心理・社会的な要因まで深く関わっています。
この記事では、「痛みとは何か」を、世界標準の定義をもとにわかりやすくお伝えします。「画像で大きな異常がないのに痛い」「傷は治ったはずなのに痛みが続く」——そんな経験をお持ちの方にも、きっと参考になる内容です。
痛みの定義——国際疼痛学会(IASP)の最新基準
痛みを専門に研究する国際機関「国際疼痛学会(IASP)」は、2020年に痛みの定義を次のように改訂しました。
「実際の、または潜在的な組織損傷に関連する、あるいはそれに似た、不快な感覚かつ情動の体験」
ここで注目してほしいのは、「情動の体験」という言葉です。痛みは単なる身体の信号ではなく、感覚・感情・記憶・注意・過去の経験が組み合わさって生まれる主観的な体験である、とIASPは明記しています。
また、IASPは同時に次のことも強調しています。
痛みは個人的な体験であり、生物学的・心理的・社会的要因の影響を受ける
本人が「痛い」と訴える体験は、たとえ組織の異常が証明されなくても、尊重されるべきものである
「痛み」と「侵害受容」——よく似ているけれど、別のもの
ここが今回の記事でもっとも大切なポイントです。
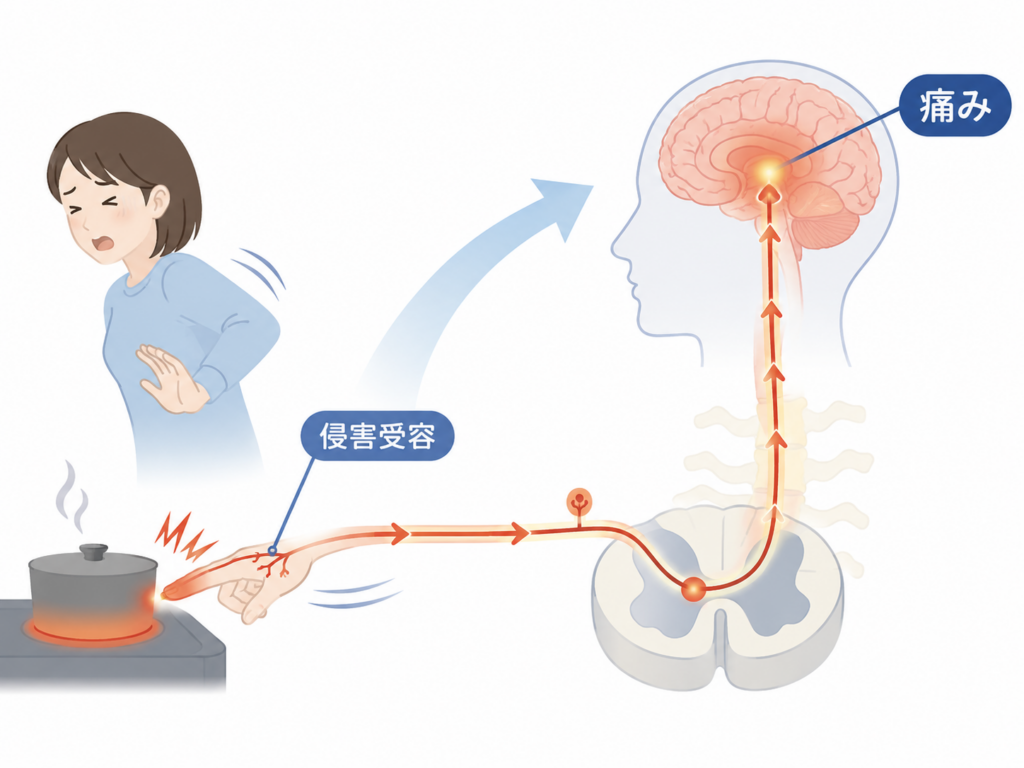
侵害受容(しんがいじゅよう)とは?
侵害受容とは、体にとって有害な刺激を神経がキャッチし、電気信号として脊髄や脳へ伝える神経学的な過程のことです。いわば、「危険を検知して伝えるシステム」です。
たとえば、熱いものに触れた瞬間、手をとっさに引っ込めますよね。これは脊髄レベルで素早く起こる反射です。「熱い!痛い!」と感じるのは、その信号がさらに脳へ届き、意識や感情と統合されてから——つまり、少し遅れてやってくる脳の体験です。
「侵害受容」≠「痛み」
侵害受容と痛みは、似ているようで別物です。IASPもこの2つを明確に区別しています。
侵害受容:危険な刺激を神経が検知・伝達する「入力プロセス」
痛み:その情報を脳が受け取り、「つらい」「危険だ」と意味づけする「体験」
わかりやすい例として、全身麻酔中の手術が挙げられます。このとき、切開などの刺激に対して血圧や脈拍が変化することがあります。これは侵害受容反応が起きている証拠です。しかし患者さんは意識がなく、「痛み」を感じることはありません。侵害受容があっても、痛みとして意識されるとは限らないのです。
逆に、中枢神経系の変化によって、明らかな有害刺激がなくても痛みを強く感じることもあります。
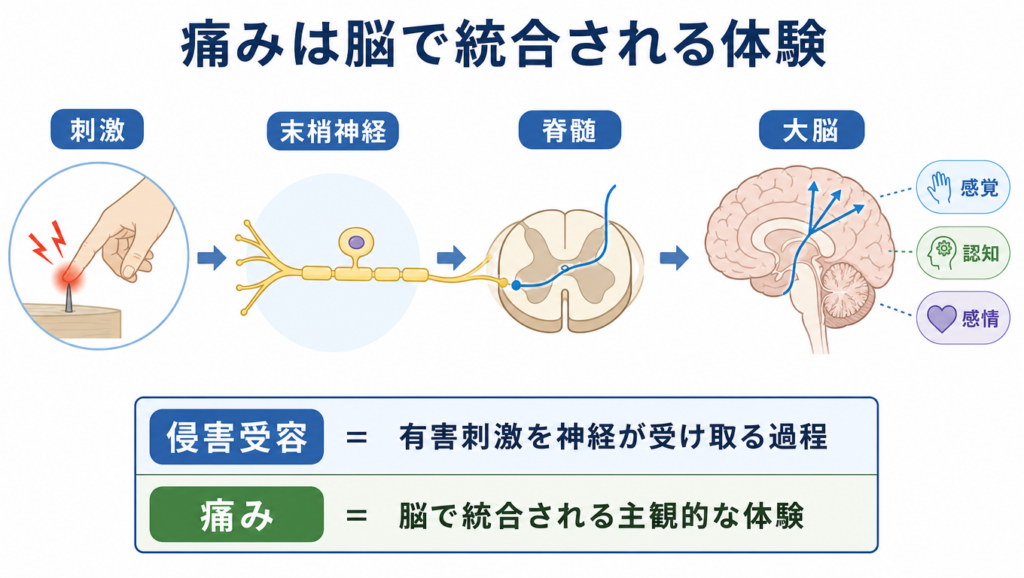
痛みは「脳で統合される体験」
痛みは最終的に、脳のさまざまな領域が連携することで生まれます。体からの侵害受容信号だけでなく、次のような要素が複合的に影響します。
過去の経験や記憶(以前に似た場面でひどく痛かった経験など)
注意や集中(痛みに集中すると強く感じやすい)
感情・不安・恐怖(「また悪化するのでは」という恐れ)
睡眠の質(眠れないと痛みを感じやすくなる)
ストレスや社会的な状況(職場の悩み、家族関係など)
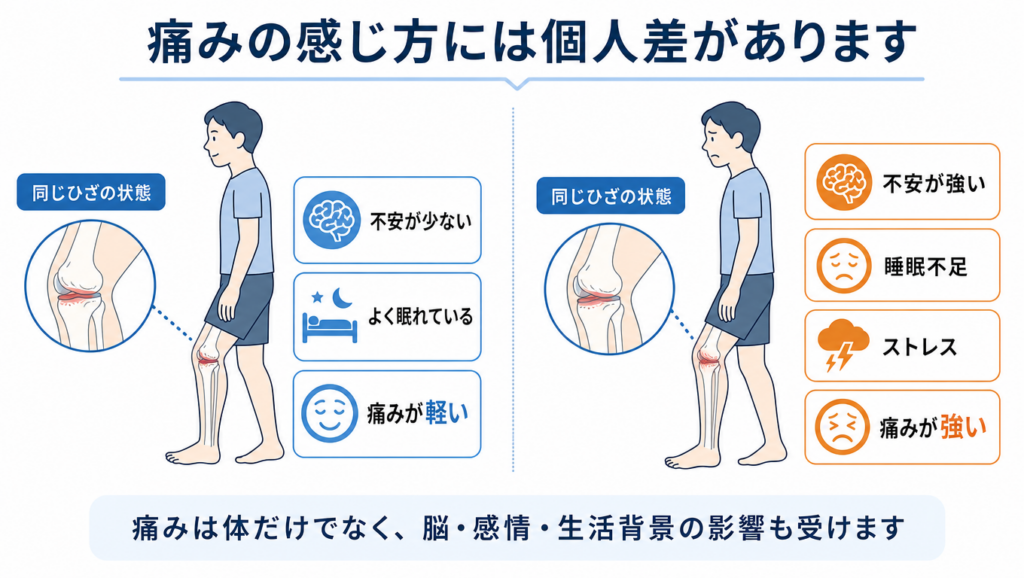
このことが、「同じようなケガでも、人によって痛みの感じ方が大きく違う」理由の一つです。痛みは、組織の傷み具合だけで決まるわけではありません。
「痛みは気のせい」ではありません
「痛みは脳で感じる体験です」と説明すると、「じゃあ気持ちの問題ということですか?」と受け取られることがあります。しかし、それは大きな誤解です。
痛みは、本人にとって紛れもなく現実のつらい体験です。IASPも、本人が痛みとして訴える体験は、たとえ外から客観的に証明できなくても尊重されるべきだと明記しています。
「脳で統合される体験である」ということは、「痛みが脳、つまり心理的な要因だけで起きている」という意味ではありません。組織の状態・神経の感度・心理・社会的背景、これらすべてが絡み合って痛みが生じているということです。どれか一つを切り離して「本物か偽物か」と判断するものではないのです。
痛みの3つの種類
現在、痛みは大きく3つに分類されています。それぞれ原因や仕組みが異なり、治療方針にも関わってきます。
① 侵害受容性疼痛(しんがいじゅようせいとうつう)
組織の損傷や炎症によって侵害受容器が刺激され、生じる痛みです。IASPでは「非神経組織の実際または潜在的な損傷により、侵害受容器が活性化して生じる痛み」と定義されています。
打撲・捻挫・骨折・筋肉痛・腱炎・変形性関節症の炎症などが代表例です。「体の組織に負担がかかっていることを知らせる、警告としての痛み」といえます。
② 神経障害性疼痛(しんけいしょうがいせいとうつう)
神経そのものが傷んだり、圧迫されたりすることで生じる痛みです。海外の医学文献でも、「感覚神経に直接関わる病気や損傷から生じる痛み」と説明されています。
坐骨神経痛・頚椎症性神経根症・帯状疱疹後神経痛・糖尿病性神経障害などがその例です。「しびれ」「電気が走るような感覚」「焼けるような痛み」「ビリビリ・ジンジン」といった表現で訴えられることが多いのが特徴です。
③ 痛覚変調性疼痛(つうかくへんちょうせいとうつう)/侵害可塑性疼痛(しんがいかそせいとうつう)
近年、注目されているカテゴリーです。IASPでは「末梢の侵害受容器を活性化する明らかな組織損傷、または体性感覚神経系の病変・損傷が明確でないにもかかわらず、侵害受容の変化から生じる痛み」と定義されています。
少し難しい言い方ですが、かみ砕くと、「組織の傷や神経の損傷だけでは説明しきれない、神経システムの過敏さが関係する痛み」ということになります。
慢性腰痛・線維筋痛症・慢性的な広範囲の痛み・長引く頚肩痛などでこの要素が関与することがあります。なお、実際の患者さんでは①②③が混在していることも多く、IASPも侵害受容性疼痛と痛覚変調性疼痛は併存しうると述べています。
痛みが長引くと——神経系の「過敏化」
痛みが長く続くと、末梢神経だけでなく、脊髄や脳を含む中枢神経系の反応性が変化することがあります。IASPでは、これに関連した現象として次の2つを定義しています。
痛覚過敏(hyperalgesia):痛み刺激に対する反応が通常より強くなること
アロディニア(allodynia):本来は痛みを起こさないような刺激(軽く触れるなど)でも痛みが生じること
痛みが長引くと、体の「警報装置」が過敏になりすぎてしまい、軽い刺激でも痛く感じたり、痛みが広がったり、なかなか引きにくくなることがあります。
ただし、「慢性痛はすべて神経の過敏化だ」という単純化は正確ではありません。整形外科の診療では、関節・腱・筋肉・骨・神経などに器質的な問題が重なっていることも多く、慢性痛でも複数の要因が複雑に絡み合っているケースがほとんどです。
まとめ——「痛みを知ること」が、回復への第一歩
痛みのしくみを整理すると、こうなります。
痛みは脳で統合される感覚・認知・感情の体験であり、組織の損傷信号を伝える「侵害受容」とは区別されます
同じケガでも、不安・睡眠・ストレス・過去の経験によって痛みの感じ方は大きく変わります
痛みは「気のせい」ではなく、本人にとって本物のつらい体験です
痛みには「侵害受容性疼痛」「神経障害性疼痛」「痛覚変調性疼痛」の3種類があり、多くの場合これらが重なって存在します
痛みが長引くと、神経系が過敏になることがあります
「なぜ自分が痛みを感じているのか」を知ることは、痛みとうまく向き合う大きな助けになります。痛みのメカニズムへの理解が、皆さんの健康と生活の質を高めるお役に立てれば幸いです。
参考文献
Raja SN, et al. The revised International Association for the Study of Pain definition of pain: concepts, challenges, and compromises. PAIN. 2020;161(9):1976-1982.
International Association for the Study of Pain (IASP). IASP Terminology. https://www.iasp-pain.org/
UCSF Pain Management Center. Nociception versus Pain. https://pain.ucsf.edu/
Colloca L, et al. Neuropathic pain. Nature Reviews Disease Primers. 2017;3:17002.
文責 谷口整形外科リハビリクリニック 院長 谷口真史
